共识背景解读:如何通过早期识别动脉粥样硬化斑块降低ASCVD风险
1。出现“共识”的背景
随着我国人口衰老和城市化过程的加速,动脉粥样硬化心血管疾病(ASCVD)的发病率和死亡率逐年增加[1]。如果可以在疾病的早期阶段确定并有效控制危险因素,则可以进一步降低ASCVD的发病率和死亡率。尽管使用传统的心血管风险评分可以很好地估计人口级别的风险,但在预测个人风险时通常不够准确。动脉粥样硬化斑块是单个动脉粥样硬化的直接标记,反映了所有危险因素在特定个体中的终生影响。确定斑块的存在和特征对于早期临床诊断和治疗疾病尤为重要。近年来,成像的进步使我们能够更直观,准确地确定斑块的组成部分和形态。基于斑块筛查和管理的临床研究也取得了长足的进步,为我们提供了制定管理策略的参考。
2。动脉粥样硬化斑块的发病机理和危险因素
动脉粥样硬化的发生和发展涉及多种理论[2],目前认识到脂质浸润理论。该理论认为,在动脉壁中,低密度脂蛋白胆固醇(LDL-C)和其他含有载脂蛋白B(APO B)的脂蛋白胆固醇的沉积是导致动脉粥样硬化的初始动态联系。沉积在动脉内皮下的LDL -C被巨噬细胞吞没以形成泡沫细胞,这些泡沫细胞积聚以形成脂质条纹并逐渐演变为动脉粥样硬化斑块。同时,过多的LDL-C沉积将诱导更多的凋亡细胞[3]。尽管巨噬细胞可以吞噬并清除凋亡细胞,但在超过巨噬细胞的吞噬作用能力后,斑块将继续生长并形成薄纤维盖的斑块随着脂质的积累。如果发生斑块破裂或侵蚀,将导致严重的心血管和脑血管缺血性疾病[4]。此外,炎症反应在动脉粥样硬化斑块的形成和不稳定性中也起着重要作用。
动脉粥样硬化是由多个复杂因素对不同联系的作用引起的慢性进行性病理过程。它的主要特征是LDL-C积聚在受损的动脉壁上并形成斑块[5]。动脉粥样硬化斑块形成和进展的危险因素被分为不变且可修改的危险因素。
LDL -C在动脉粥样硬化的发生和发展中起关键作用,并且是最强的可变风险因素。除LDL-C外,包括脂蛋白A [LP(A)和富含甘油三酸酯的脂蛋白脂蛋白(TGRL)颗粒在内的含有APO B的脂蛋白也在动脉粥样硬化斑块的发展中也起着重要作用[6]。
iii。动脉粥样硬化斑块管理的重要性
一个。降低未来心血管事件的风险

动脉粥样硬化的早期阶段是亚临床的。在45至65岁的无症状普通人群中,有20%至63%的人群具有动脉粥样硬化斑块[7,8]。目前,人们认为斑块进展是亚临床动脉粥样硬化早期与急性缺血事件的早期阶段的关键中间环节[9],也是慢性冠状动脉综合征(CCS)患者的急性冠状动脉综合征(ACS)的独立预测指标。如果发生斑块逆转,牙菌斑的体积将减少,并且斑块负荷将减少,这将有助于降低心血管事件的风险[10]。
不良心血管事件的发生也与斑块不稳定性密切相关。数据表明,将近50%的ACS患者患有与刑事病变相似的非犯罪病变,经皮冠状动脉干预后,ACS患者的近一半复发事件与非犯罪病变有关[11]。与欧洲和美国相比,在中国住院的冠心病患者中,易受伤害的斑块比例更高[12]。
因此,斑块的干预目标包括:逆转牌匾体积,减少牌匾负载和变化的斑块组成。
b。动脉粥样硬化斑块筛查的重要性
提高风险预测分数的准确性
重新分类中风险患者的风险
提高患者依从性
改善患者心血管疾病的临床结果
4。建议筛查动脉粥样硬化斑块
侵入性冠状动脉造影(ICA)是当前诊断冠心病的黄金标准,合理成像检测方法的建议是动脉粥样硬化斑块筛查的重要原则。此“共识”对不同风险群体提出的筛选意见如下:

一个。无症状的低风险人群
对于40岁以上的男性或50岁以上女性的无症状低风险群体,至少有一个心血管危险因素,进行颈动脉斑块进行超声检查是合理的。根据相关的国内外专家的共识,无症状的人的风险通过颈动脉B-耗竭检查结果重新分类(图1);通常不建议对这组人进行冠状动脉钙化评分(CAC)筛查,但是对于家族性高胆固醇血症(FH)或早期冠心病的家族史进行了特定组的CAC筛查是合理的。
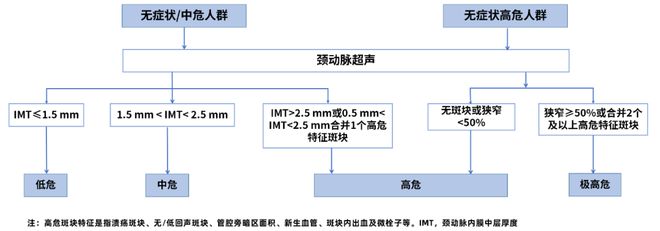
图1:推荐的颈动脉斑块超声筛查的途径,用于无症状人群的风险分层
b。无症状的中风险人群
对于40至80岁的无症状和中等风险组,建议使用冠状动脉计算机断层扫描(CT)来检测CAC评分以重新分类该人群(图2)。合理的使用b-ultrasound将颈动脉斑块筛选为风险增强因子(图1)。对于特定个体,如果CAC分数与基于颈动脉斑块的风险分层结果不一致,则较高的风险分层水平应占上风。
颈动脉是动脉粥样硬化早期最常见的部位之一。颈动脉的颅外段是浅表且易于检测的。因此,颈动脉斑块可以用作反映系统性动脉粥样硬化的“窗口”。
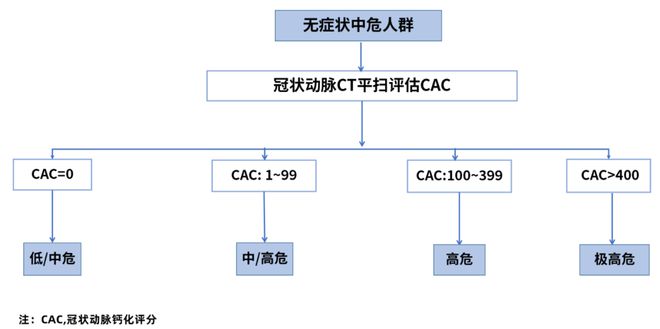
图2:无症状中风险种群的风险重新分类的冠状动脉钙化评分
c。无症状的高危患者
使用颈动脉超声来筛选颈动脉斑块是合理的,主要用于筛选无症状的明显狭窄病变(≥50%)或高风险斑块,并且不用于筛查结果以进行风险向下分类(图1)。通常不建议筛选CAC分数。
d。胸痛稳定的患者
在提到2018年“稳定冠心病诊断和治疗指南”,根据患者胸痛的性质,性别和年龄因素,全面推断了CCS的预测试概率(PTP)。冠状动脉血管造影术(CTA)是合理的,作为稳定胸痛患者中且概率高的患者(≥15%)的初始筛查方法。临床医生可以根据冠状动脉CTA的结果进行个性化的下游测试(图3)。
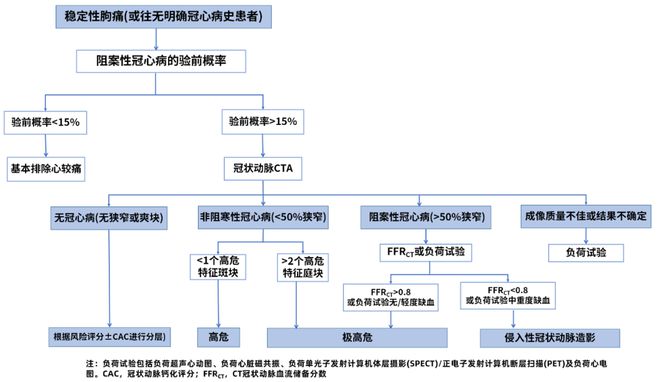
图3:建议诊断和风险分层稳定胸痛的建议路径
e。急性胸痛的患者
当心电图和/或肌钙蛋白正常或不确定时,建议将根据临床决策路径涉嫌风险分层的ACS患者作为一线筛查方法;低风险分层的患者可以从医院出院,也可以在门诊期间进一步估计;建议患有高风险分层的患者尽快接受侵入性冠状动脉造影(ICA)(图4)。
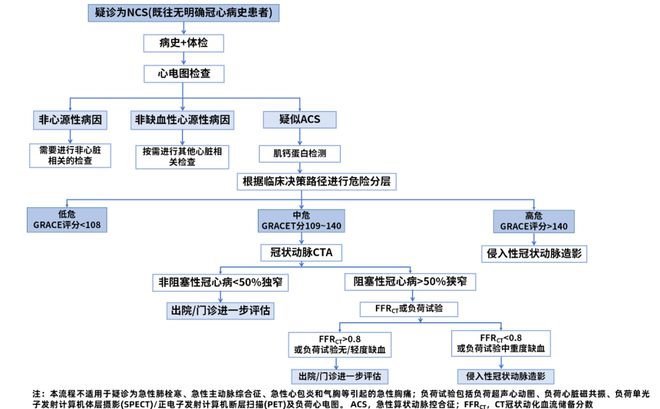
图4:急性胸痛患者诊断和风险分层的建议路径
f。多血管病变的患者

最近打算接受冠状动脉搭桥移植的患者(
V.动脉粥样硬化斑块的临床管理
建议向前移动心血管事件预防和治疗障碍。当检测到亚临床动脉粥样硬化斑块时,如果它们是非刺激性动脉粥样硬化斑块,则可以将其用作增强风险。如果它们是阻塞性斑块或≥2个高风险特征斑块,则可以启动次级预防治疗。
一个。健康的生活方式干预
对于ASCVD患者,生活方式的改变是临床干预的基本度量。良好的生活方式包括吃健康的饮食,戒烟,限制酒精,坚持每天进行体育锻炼并保持理想的体重,减轻精神压力并保持足够的睡眠等。[10]。
b。风险因素管理
危险因素的管理包括脂质管理,血压管理,血糖管理以及抗炎和抗栓性疗法。其中,血脂管理是动脉粥样硬化管理过程中最关键的联系。临床上,应根据个体的心血管风险分层(表1)确定脂质调节治疗的靶标,并应选择相应的治疗方法。
表1:不同心血管风险分层患者脂质调节治疗的目标值

研究[13-15]表明,高强度的他汀类药物治疗可以显着抑制牙菌斑的进展,而LDL-C的下降与斑块逆转程度显着相关。非斯坦蛋白和他汀类药物的结合可以进一步降低LDL-C水平。
普罗蛋白转化酶枯草蛋白/KEXIN9型(PCSK9)抑制剂在史atin时代开放了脂质调节治疗的新时代,可以更有效地减少LDL-C。随着对PCSK9抑制剂的一系列临床研究的发表,低LDL -C的更好治疗的原则再次被合并。 LDL -C在一定范围内实现的值越低,稳定和逆转动脉粥样硬化斑块的功效就越显着。同时,在ACS患者的早期阶段再次确认了对他汀类药物与PCSK9抑制剂的强化降低疗法。
表2:基于不同风险因素的管理建议

此外,动脉粥样硬化斑块的稳定性通常发生在开始强化脂质治疗后的30天内,斑块逆转通常发生在降低脂质治疗后的1到2年。因此,必须长时间持续使用生活方式的改变和药物治疗,才能获得更好的临床益处。
6。摘要
动脉粥样硬化斑块是ASCVD疾病的主要病理过程。成像检测技术的开发将有助于临床上积极评估动脉粥样硬化斑块的性质和特征,有助于尽快在临床上识别高危患者,评估心血管疾病不良事件的风险,并优化临床动脉粥样硬化性疾病的管理,并最终实现改善未来临床不良临床不良的目标。这种“共识”结合了现有的基于证据的证据和专家意见,为牙菌斑评估和管理的临床实践提供参考。



